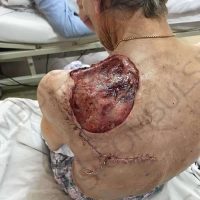
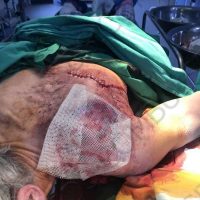
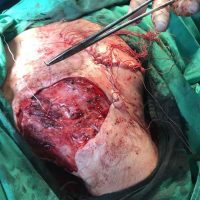
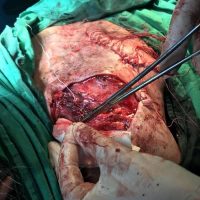
Меланомът – един сериозен и нерешен проблем
Проф. д-р Георги Чернев е началник на поликлиниката по дерматология, венерология и дерматологична хирургия- Онкодерма, като от 2016 до момента същевременно работи и като Професор към Клиниката по дерматология и венерология, университетска болница МВР/ Медицинския институт на МВР, София.
Завършва медицинското си образование през 2001 г. в Американския университет „Бенджамин Франклин” в Западен Берлин. След това кандидатства и бива одобрен за редовен докторант в катедрата по дерматология, венерология и алергология под ръководството на професор д-р Константин Орфанос- едно от светилата на световната дерматология.
Между 2001 и 2010 работи и трупа опит в 4 различни клиники по дерматология и дерматологична хирургия на терирорията Германия.
След 14 годишен престой в чужбина, се завръща в България.
През 2010,след проведен конкурс, д-р Чернев получава академичната степен „Доцент” по дерматология и венерология към Факултета по медицина към Тракийския университет в Стара Загора, катедрата по дерматология и венерология.
От 2011 г. до 2016г. той е Доцент по дерматология и венерология към поликлиниката на Университетската болница Лозенец – академична учебна болница на Софийския университет „Св. Климент Охридски”.
Между 2015- 2016 година е хоноруван като Професор и преподавател по дерматология в университета Gugliemo Marconi, в Рим , Италия.
След спечелен конкурс през 2016- до момента, той е официално избран за Професор по дерматология и венерология в Университетка болница МВР/Медицински институт на МВР, отделение по дерматология и венерология.
Основател и създател е на международно признатото вече българското дружество по дерматологична хирургия- БДДХ, през 2018.
– Проф. Чернев, въвели сте нов, не само за България, но и в световен мащаб, алгоритъм за лечение на меланом. Какво е иновативното в метода?
– Трябва да кажа, че меланомът е един сериозен проблем и за момента един все още нерешен проблем. По отношение, първо, на нарастващата честота на заболяването. През последната година по официални данни са регистрирани над 193000 случая в световен мащаб, като от тях приблизително 100000 хиляди са хората с напреднали или инвазивни меланоми.Тревожното е , че нарастваща честота като цяло се наблюдава навсякъде по света и това е не само по отношение на ранно диагностицираните меланоми.В това се състои и основната проблематика.
А само за Европа, в една от последните години, мисля че за 2012 ставаше въпрос, имахме около 100 хиляди нови случая, от които 22000 завършват с летален изход. Това са пациенти, при които хирургията, в повечето случаи, не може да помогне или помага частично. И тези пациенти са подложени обикновено на допълнителни таргетни терапии. Едно грубо пресмятане, показва, че разходите за меланомната терапия достигат или могат да достигнат до около 630 хиляди долара за комбинирана таргетна терапия за срок от 3 години. На пациент! Визирам комбинирана терапия с Braf / MEK инхибитори в частност. Имунотерапията е медикаменти от рода на Ипилимумаб / пембролизумаб – моно или комбинирана терапия, също са изключително скъпи, като крайната аритметика по отношение на сумите е – мисля аналогична. Остава основният отворен към момента въпрос: как да бъде намален броят на напредналите случаи на кожен меланом? И, разбира се, как да спестим една голяма част от тези пари, с оглед те да бъдат пренасочени в други, по- належащи сектори.
Каква е рецептата за това?Има ли такава въобще?
Моят отговор би бил категоричен в това отношение: ранна превенция, радикалност при хирургичните интервенции , както и промяна на базовите алгоритми за клиничен подход. При невъзможност за генерална промяна, би могло да се говори за ежемесечно обновяване на препоръките за клиничен мениджмънт или в краен случай, ако и това не работи- индивидуализиран подход с подписано информирано съгласие на всеки един подходящ затова пациент.
Какви са общоприетите методи за лечение на меланомите в момента по препоръките на AJCC?
Таблица и препоръки за лечение на меланома съгласно AJCC.
| Туморна дебелина по Breslow | Препоръчани резекционни полета |
| Melanoma in situ | (0.5 cm) -първоначална ексцизия с поле на хирургична сигурност от 0,5 см във всички посоки, последвана от вторична ексцизия от 0,5 см! 2 интервенции |
| <1mm | (0.5 cm) -първоначална ексцизия с поле на хирургична сигурност от 0,5 см във всички посоки, последвана от вторична реексцизия/ без провеждане на сентинелен лимфен възел! 2 интервенции |
| 1.01 – 2.0mm | (0,5 cm) -първоначална ексцизия с поле на хирургична сигурност от 0,5 см във всички посоки, последвана от вторична ексцизия от 0,5 cm във всички посоки, комбинирана с дрениращ лимфен възел! 2 интервенции |
| 2mm- 4mm | (0,5 cm)-първоначална ексцизия с поле на хирургична сигурност от 0,5 см във всички посоки, последвана от вторична ексцизия от 1,5 cm във всички посоки, комбинирана с дрениращ лимфен възел! 2 интервенции |
| > 4mm | (0,5 cm) -първоначална ексцизия с поле на хирургична сигурност от 0,5 см във всички посоки, последвана от вторична ексцизия от 1,5 cm във всички посоки, комбинирана или не с дрениращ лимфен възел (въпрос на обсъждане след оценка на множество фактори! 2 интервенции |
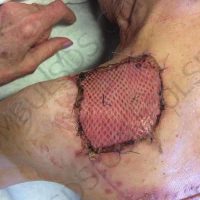
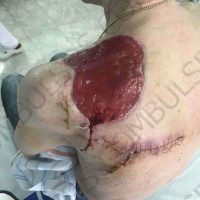
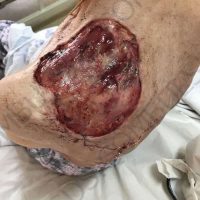
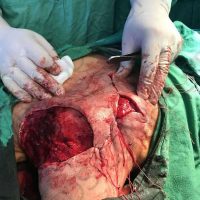
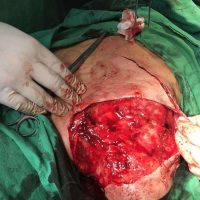
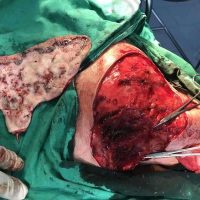
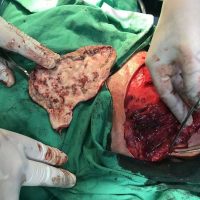
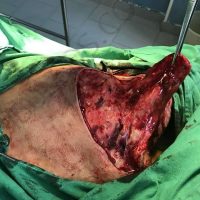
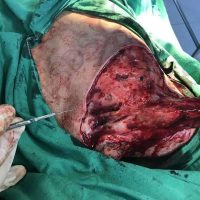
В рамките на хирургичното лечение на меланомите винаги имаме две операции или подход, включващ две хирургични сесии, които трябва да се проведат по точно определен начин и за точно определено време. Стартира се с първата резекция, като задължително се спазва поле на оперативна сигурност от 0,5 см отстояние във всички посоки. Това е така наречената според някой колеги или автори ексцизионна биопсия, но има характер често на сериозна оперативна интервенция. Терминът е объркващ за редица колеги, но е съществен като понятие и като манипулация. Определя се още и като първа стъпка при хирургичното лечение на меланома. И, в зависимост от установената хистологично постоперативно туморна дебелина, се прави и реексцизия, която може да е с поле на хирургична сигурност между 0,5 до 1,5 във всички посоки (допълнително).Резекционните полета в рамките на втората операция се определят в зависимост от установената вече хистопатологична туморна дебелина по Breslow.
Ако туморната дебелина е до 1 мм, реексцизията се прави без отстраняването на така наречения дрениращ или стражеви лимфен възел,като допълнителното поле на хирургична сигурност е съответно 0,5 см във всички посоки. При туморна дебелина между 1 и 4 мм определянето и отстраняването на лимфния възел е строго препоръчително и се комбинира с реексцизия на първичния цикатрикс. При меланоми с туморна дебелина от 1 мм до 2мм, се препоръчва поле на хирургична сигурност от 1 см (сумарно реекционно поле, постигнато в рамките на 2 интервенции) във всички посоки (комбинирано с паралелното отстраняване на дрениращ лимфен възел). При такива с дебелина над 2мм и до 4 мм или по-дебели меланоми- резекционното поле е съответно 2см (сумарно резекционно поле, постигнато след 2 хирургични интервенции) във всички посоки (отново комбинирано с дрениращ лимфен възел).
При тумори над 4 мм- отстраняването на дрениращия лимфен възел е донякъде спорно и се решава впоследствие, в зависимост от всеки индивидуален пациент и това, дали клинично и апаратно имаме данни за напреднало заболяване или не.Предполага се , че ако апаратно няма увеличени лимфни възли (локорегионално), позицията по отношение на локализиране и отстраняване на дрениращия лимфен възел би могла да бъде и изчаквателна, но реексцизията е строго до силно препоръчителна.Подходът и препоръките се индивидуализират спрямо всеки един пациент. Общото резекционно поле от 2см във всички посоки обаче отново е строго препоръчително и би следвало да се спазва.
Какъв е броят на пациентите с меланом на година в световен мащаб и каква е цената на хирургичното лечение? Има ли създадения от вас метод или нов алгоритъм отношение към формирането на ценовата политика? Подходящ и приложим ли е при всички пациенти с меланоми?
Казано накратко – говорим за двеста хиляди човека, които се подлагат на две операции. Цената само на втората е около 5000 долара или евро в различните страни по света. При създаване на нов алгоритъм за премахване на втората операция или редуциране на броя на хирургичните интервенции на 1 например, това неминуемо води до около един милиард долара пряка разлика в цената за лечение на пациентите с меланом като цяло, отнесено към здравно-осигуретелните системи по цял свят. Това не би следвало да се нуждае от коментар, макар и малки корекции по отношение на подбора на подходящите за тази иновация групи, биха били възможни. В случая визирам ахроматичните меланоми и меланомите със средна до по-малка туморна дебелина и налични регресионни зони. При тях този алгоритъм не би бил винаги удачен, до известна степен дори би могъл да бъде определен като рисков или неподходящ. Но техния брой като цяло е минимален в сравнение с общата морфология на останалите меланоми.
В рамките на нашият 20 годишен опит в хирургичното лечение на кожни меланоми и меланомите като цяло, ние смятаме, че вероятно сме изработили един нов, изключително надежден алгоритъм за лечение на меланома, в рамките на който задължителната към момента втора операция е спестена на пациента и на здравно- осигурителната система. Считаме, че тази нова методика има превъзходство спрямо досегашната такава и че значително я превъзхожда в отношения: 1) успеваемост , визирайки тук липсата на рецидиви в последвалите няколко години и 2) финансово по- приемлива или изгодна за държавните здравно-осигурителни системи.
Какви други предимства дава методиката за пациентите? Има ли такива? Споменахте рецидиви?
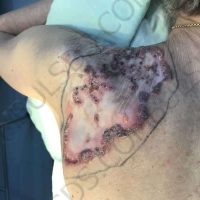
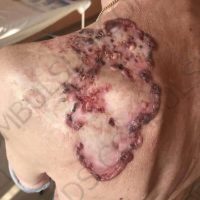
– Споменах, че сме изработили такъв алгоритъм, в рамките на който втората операция отпада. Посредством нея се цели да се редуцира броя на пациентите, които достигат до напреднали стадии на меланома. Според нашите наблюдения към момента, смятаме, че има вероятност над 50%-60 % дори и повече от пациентите, оперирани по гореспоменатата методика, да не прогресират или достигнат до по- напреднали стадии.
Първоначалният замисъл на методиката не бе фокусиран върху намаляване на броя на пациентите, при които се наблюдава прогресия на меланома. Целта беше оптимизиране на подхода и спестяване на втората хирургична интервенция за пациента. Тоест щадене на пациентите и пестене на средства. Впоследствие получаваме информация от контролиращите/ наблюдаващите пациентите на по-късен етап онкозвена, че лекуваните по този метод пациенти-са добре и за разлика от аналогични други пациенти, лекувани посредством 2 хирургични интервенции (по препоръките на AJCC), не показват склонност към рецидиви. Последното го възприемаме като бонус и към момента нямаме точно обяснение затова. Има някои предположения, които не искам да коментирам в детайли към момента и преди да сме провели определени допълнителни тестове или експерименти. Мисля, че в скоро време ще бъдете запознати и с тях.Преди това ще бъдат публикувани в чужбина отново.
Колко са пациентите , които по света са на таргетна терапия? Скъпа ли е таргетната трапия? Има ли отношение и връзка между създадената от вас методика и необходимостта от провеждането на таргетна терапия?
Затруднявате ме максимално с тези въпроси. Съмнявам се, че абсолютно точен отговор е принципно възможен, но нека поразсъждаваме на глас:
Да ви споделя и още някои интересни данни от световните здравни медии и списания. В момента, само в Америка, според данни на техните информационни медии, живеят над един милион пациенти с меланоми, като споделяйки тези данни- никой не споменава категорично по отношение на това дали тези пациенти са преживели заболяването меланом или живеят с него- като го контролират посредством таргетна терапия или съответно без такава? Оскъдната информация има причина вероятно да остане оскъдна. Ако приемем факта, че тези меланоми са инвазивни или пациентите са на таргетна терапия (след пълна елиминация на туморната тъкан),чиято цена за период от 3 години е около 630000 долара, то грубата аритметика показва, че се плащат 630 000 000 000 за лечението на меланоми само в Америка- 630 милиарда за три години или 210 милиарда на година за таргетно лечение на пациенти с меланом, живеещи с меланом (?), преживели (?) или неясно все още какви. Само в Америка. Ако изказването на американските информационни здравни медии е неточно или от тези 1 милион само половината са с инвазивни меланоми, то тогава лечението би струвало около 105 милиарда на година само в Америка. Но това , което се предполага е, че вероятно се визират пациенти, които са на терапия за напреднал меланом, тоест такива в напреднал стадий или рисков все още стадий, например с локорегионално напреднало заболяване/ или далечни метастази, изчистени хирургично, но същевременно подлежащи и на системно лечение. Изключвам фактът, че таргетната терапия вече се обсъжда и в по ранни стадии, като се цели евентуален превентивен ефект, дори когато няма локорегионални разсейки. Това беше публикувано в Lancet Оncology, като професор Клаус Гарбе- добър наш приятел, е участник като съавтор в статията. Дали информационните медии визират всички тези групи, които споменах- е неясно.
Притеснително е, че никой не иска да говори за това, колко струва на данъкоплатеца лечението им. А то, само за Америка достига колосални суми – от около 105 или може би дори 210 милиарда долара на година? Ние смятаме, че с този едностепенен/ едноетапен алгоритъм на меланомна терапия, разходите могат да бъдат намалени драстично и да достигнат поне или най малкото на половината на досегашните. И то в кратки срокове. Липсата на точно официализираните суми по отношение на тази таргетна терапия затруднява общата наша калкулация и ни кара само да гадаем по отношение на точната такава.
Тук става въпрос за огромни капитали, които се движат от фармацевтичната индустрия, от здравноосигурителните системи в неясни или невинаги ясни (както в миналото, така и към момента) посоки. Затова и темата е изключително гореща. Ние сме първите в света, които сме въвели този алгоритъм, официализиран в редица престижни медицински списания.
Представянеи ли са резултатите ви извън България? Може ли да обобщите кое е най-важното ?
Естествено!
Представихме алгоритъма и на Световния конгрес по дерматология в Милано 2019, като колегите от международната световна гилдия проявиха голям интерес към иновацията.Ако трябва да систематиризирам , бих споменал следното:
Постигаме абсолютно същите крайни резултати като при гайдлайните на
AJCC, но в рамките на една хирургична сесия, като изключваме или свеждаме до минимума потенциалните възможности за грешки, които се дължат на отчасти вариабилността / свободата на действие, както и неточността на определени точки в препоръките на AJCC!
Като един вид бонус получаваме и обратната информация, че към момента липсват рецидиви. Причината за което не е напълно ясна..подозрения имаме и те са официализирани в специализираните медицински списания.
Мисля, че се изказах прецизно и ме разбрахте? Прецизирането на този алгоритъм бе плод на тежък четири годишен труд и ежедневни анализи и сравняване на резултатите.
Смятате ли да продължите проучванията си в тази насока? Да очакваме ли новини?
Имаме още доста други аналогични идеи и препоръки, които ще официализираме скоро: посредством промяната в клиничното поведение и в методите за хирургично лечение, на алгоритмите, се надяваме драстично да намалее честотата на меланома в цял свят, поне с 50-80 % минимум. А ние смятаме, че ще е доста повече. Но даже и да намалим тази честота дори с 20%, както и огромните разходи по отношение на лечението, това би било един грандиозен успех. Той е налице. Началото е дадено, резултатите са феноменални.Следват нови идеи, които са в етап на реализация.
– Какво представлява самия иновативен метод? По какво се различава от прилаганото до момента лечение по препоръките на AJCC?
Представям приложена втора интересна сравнителна таблица, която на практика точно и ясно дефинира нашите виждания по отношение на едностепната/ едностъпковата меланомна хирургия и е в състояние да предизвика смяна на настроението, възгледите и мирогледа дори при най-големите скептици или наши критици. Решенията често са пред очите ни, стига да имаме желанието и времето да се замислим върху тях!
Представяне на метода за иновативно лечение на меланоми
Tchernev G et al. 2019
| Breslow thickness | Recommended surgical margins |
| Melanoma in situ | 1.0 cm (clinical/ dermatoscopical evaluation obligate/ if possibility for echographical examination -from benefit) |
| <1mm | 1.0 cm (clinical /dermatoscopical evaluation obligate / if possibility for echographical examination -from benefit , recommended) |
| 1.01 – 2.0mm | 1.0 cm (with SLND), (clinical, dermatoscopical evaluation obligate) echographical tumour thickness measurement preoperatively recommended |
| 2mm- 4mm | 2.0 cm (with SLND) (clinical, dermatoscopical evaluation obligate) echographical tumour thickness measurement preoperatively recommended |
| > 4mm | 2.0 cm a) clinical, dermatoscopical evaluation obligate echographical tumour thickness measurement preoperatively recommended – no enlarged lymph nodes – 2cm resection is sufficient Sentinel LN not obligate, echographical controls of LN b) in the presence of enlarged lymph nodes- to be removed together with the reexcison of the primary tumorous tissue: 2 cm surgical security field plus lymph node removal in one session could be discussed! clinical, dermatoscopical evaluation obligate echographical tumour thickness measurement preoperatively recommended |
Разликата между едностепенния/ еноетапен или едностъпков модел на меланомна хирургия и установените досега гайдлайни е, че при лезии, които, да кажем, са под 1 мм и има клинични и дерматоскопски данни, че са че се касае за тънък меланом напр., има следните възможности. Благодарение на клиниката и дерматоскопия е възможно да се направи едно обосновано предположение или твърдение, че лезията е категорично е с дебелина под 1 мм и да се избере не подходящото поле за оперативна сигурност от 0,5 см, а такова от 1 см. Тогава спестяваме втората хирургична интервенция на пациента, в случай , че преценката ни е правилна. Когато имаме възможност допълнително към клиниката и дерматоскопия да добавиме като допълнителна доза сигурност и един високо фреквентен ехограф/ултрашал за определяне на туморната дебелина (50-75 мегахерца), това несъмнено би бил и един допълнителен стълб, който ни подкрепя в това наше важно решение,а именно- една хиругична сесия.Информираното съгласие на пациента е задължително. Ако сме несигурни в клиниката и/или дерматоскопията, не бих препоръчал колегите да ползват методиката. Нужен е и клиничен опит. Методиката не е за начинаещи в дерматологията. Особено, когато меланомите са с предполагаема по-малка туморна дебелина. Проблематични се оказват понякога лезиите с туморна дебелина между 1 и 2 мм , както и между 1 и 4 мм, където задължително се прави дрениращ лимфен възел. Когато имаме лезии , за които клинично и дерматоскопски сме игурни, че не са тънки или много дебели меланоми, би било удачно да подберем подходяща разделителна способност на ехографската глава и да проверим реалната дебелина на тумора.
Ако имаме клинични и дерматоскопски данни, допълнително потвърдени от ехографско изследване,че възможната туморна дебелина е между 1-2 мм , то определянето и отстраняването на така наречения дрениращ лимфен възел е задължително и може да бъде проведено паралелно с първичната ексцизия, тоест: 1 см поле на хирургична сигурност във всички посоки за първичния тумор, комбинирано (паралелно/едновременно) с локализирането и премахването на дрениращия лимфен възел.
При налични клинични и дерматоскопски данни , индикативни за меланом, както и ехографски данни за лезия с туморна дебелина между 2 и 4 мм, би било редно локализирането и премахването на дрениращия лимфен възел да е съпроводено с резекция на примариуса с поле на хирургична сигурност от 2 см в рамките на една хирургична сесия (виж таблица 2).
– Споделяте, че методът е световно признат от вашите колеги, но не срещате разбиране от страна на българските институции. Защо се стига до този пореден абсурд?
Все пак това са нови неща. Този алгоритъм е добре възприет като начална информация и споделени данни. Наблюдаваме висока степен на интерес към него. Но, възприемането на нещо като интересно и иновативно, не означава винаги, че трябва да се приеме и одобри веднага. Камо ли да се въведе като стандарт. Самите гайдлайни по своята същност не са задължителни, а имат препоръчителен характер. Това дава и кураж на хората с иновациите. Така подходихме и ние: индивидуализирано, базирано на здравата логика и впоследствие успешно като краен резултат. Предполагам, че звучи невероятно, но е факт.Пациентите са живи и здрави и към момента.
Гениалността на методиката се дължи на простотата на логично базираните решения. Просто и гениално или казано по друг начин: просто гениално.
Съкращенията са винаги нож с две остриета. Помагат на статуквото да продължи да персистира, но могат да възбудят интереса на иноваторите в политиката, които искат да бъдат запомнени, като съборят това статукво. Налагането на нови методики изисква време и сериозни проверки, както и сериозна интернационална подкрепа и акцептабилност. Когато говорим за методики, които намаляват паричните потоци от порядъка на милиарди и то над 100 милиарда за година само за една държава, би следвало да сме доста предпазливи. Дори тази прогностична сума да е 50 или 30 милиарда.
Окуражителното в случая е , че резултатите са налице.И те са положителни! Пациентите са живи, идват и ни целуват ръцете!
Но е факт, че има и други страни, като Франция, Австралия и Нова Зеландия, където са лекували отделни случаи или цели групи от пациенти по този начин. Тази информация излезе след нашата първа публикация за резекционните полета. Алгоритъмът им не е като нашия, но идеята им е същата. Тоест, те също са мислили как да стане предоперативното премерване на дебелината на тумора и да се постигне редукция на броя хирургичните сесии. Също са мислили в тази насока и имат аналогични успехи – не сме съвсем сами, загубени в Космоса, както се казва. И пак казвам, алгоритъмът се счита за доста интересен, за доста иновативен, но процесът по приемането му е също доста труден, именно поради факта, че говорим за милиарди при лечението на меланома само в Америка. Както споменах вече, 630 милиарда за един милион болни за период около 3 години. И тази статистика е съвсем груба, тъй като не се знае на каква точно терапия са подложени тези пациенти. Но, въпреки това, тези цифри са убийствени, а никой не ги споменава и не дава дори точни данни.
По отношение на абсурдите, цензурата, блокирането на иновациите, опитите за кражба на идеи от страна на институциите, на политическо ниво у нас (нещо очаквано и нещо, което не ни изненадва особено)- бих казал , че се сблъскваме ежедневно с това! Но тези противодействия не успяха да блокират официализирането на данните. Нещо повече- това ни мотивира допълнително, защото фармацевтичните лобита и техните слуги на полтическо ниво- мисля, че най накрая вероятно самите те разбраха, че породеният от несправедливостта гняв- той именно е най-големият генератор на безплатната енергия за преследване на прогреса. Нека сменим темата тъй като идеята на интервюто са позитивните аспекти!
Заключение
Правят се непрекъснато опити хирургичният подход, гайдлайните, таргетната терапия и паричните потоци да се определят предимно от фармацевтичните гиганти, политическите лобита, икономическите интереси и на последно място за жалост – науката, базирана на опита на клиницистите, като всички споменати звена са в един непрекъснат кръговрат.Развитието на медицината е зависимо до голяма степен от взаимодействието на тези звена, въпреки, че между самите тях липсва равнопоставеност и често информацията се изкривява в зависимост от различни фактори и желанието за печалба. В определени случаи обаче, като в споменатия от нас- би следвало тази верига да се съобрази поне първоначално, както и да бъде ръководена основно от клиничния опит ,видимите клинични резултати и обективността, независимо, че – евентуално възприемане на определена методология, би могло да доведе до значителна загуба на паричните потоци. За част от звената…
До колко взаимоотношенията между споменатите звена имат интерес препоръките за диагностика и лечение на меланома да са по-либерални, е неясно. Всички факти водят индиректно обаче в тази насока или до извода, че либералността на подхода според актуалните препоръки (към момента) е свързана с по-големи разходи или харчове от всички страни. Въвеждането на по-стриктни алгоритми за лечение на меланомите със сигурност би допринесло затова по- малък брой пациенти да стигат до по-напреднали стадии на болестта. Това от своя страна би обезсмислило огромните харчове на по-късен етап, определяни според редица колеги аналогично на нашите твърдения, като неоснователни.
Стриктните начални критерии/базови критерии за по-индивидуализиран диагностичен и последвал такъв хирургичен подход при пациенти с меланоми, са вероятно и най сериозната предпоставка както за по-добрата успеваемост на иновациите, така също и за по дългата преживяемост на самите пациенти.